Protocollo di lavoro per il recupero della funzionalità di un legamento meno conosciuto del ginocchio ma non per questo meno importante
Per molto tempo si è ritenuto che le lesioni al legamento crociato posteriore fossero rare, mentre svariati studi dicono che rappresentano dal 9 al 23% delle problematiche legamentose del ginocchio.
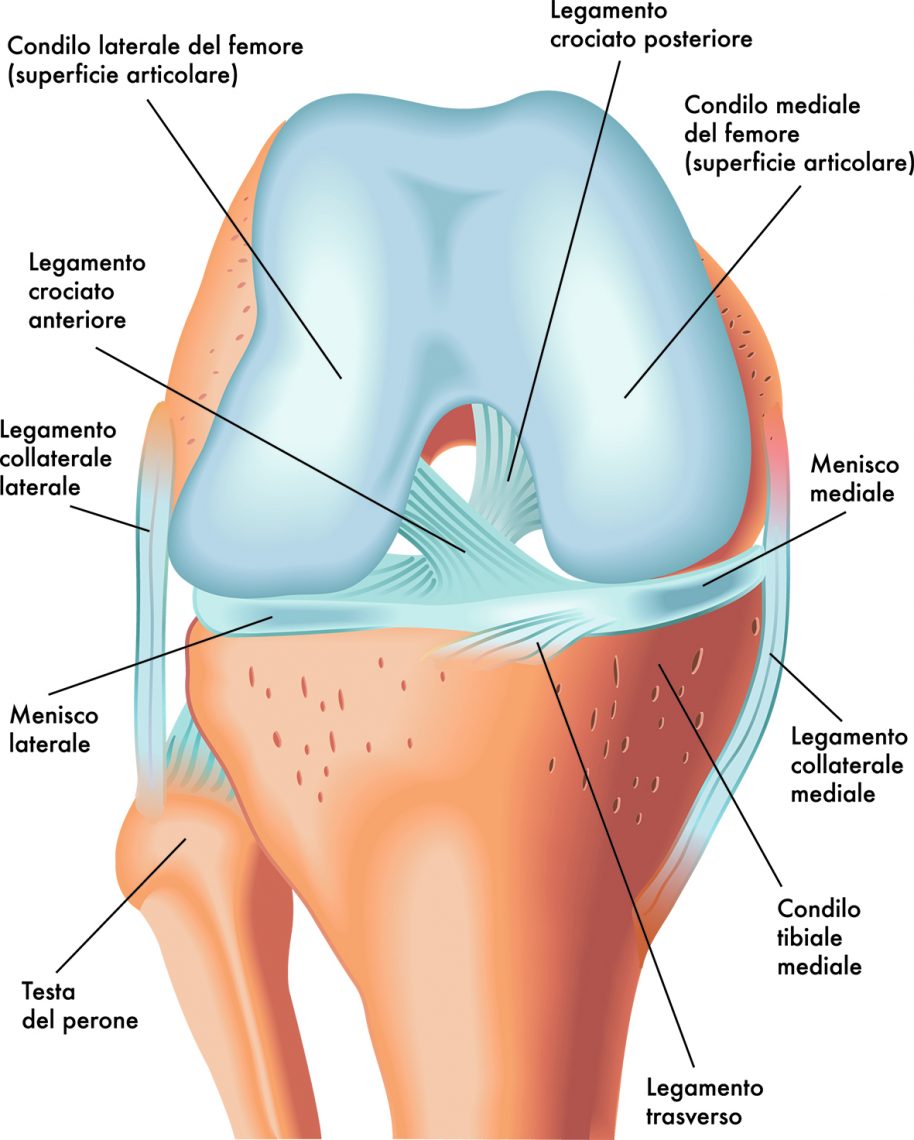
Anatomia e biomeccanica del legamento
Anatomicamente il legamento crociato posteriore si inserisce sulla superficie laterale del condilo femorale mediale e nell’area intercondiloidea posteriore della tibia. Il legamento ha rapporti tramite alcune fibre connettivali con il corno posteriore del menisco laterale . È formato da tessuto connettivo denso ed è avvolto da un involucro sinoviale. È costituito da due fasci (fascio antero-laterale e postero-mediale). Il fascio antero-laterale è più ampio e più resistente rispetto a quello postero-mediale. Il fascio antero-laterale diviene più teso (ed è, pertanto, relativamente più importante) nella flessione del ginocchio, mentre il fascio posteromediale ha un ruolo relativamente maggiore nella stabilizzazione del ginocchio durante l’estensione.
È innervato dal ramo articolare posteriore del nervo tibiale. Una importante caratteristica del legamento crociato posteriore è che presenta dei meccanocettori che, se sollecitati, rispondono tramite arco riflesso, facendo contrarre fibre del quadricipite e inibendo gli ischio crurali, diminuendo così eventuali tensioni sollecitanti il legamento stesso. Come dimostrato da Butler, il LCP è responsabile del 95% della stabilità nella traslazione posteriore della tibia sul femore. Oltre al sopracitato movimento, il LCP è responsabile insieme ad altre strutture anatomiche del ginocchio, anche dei movimenti di rotazione esterna, della rotazione in varo e dell’iperestensione.
Traumatologia del legamento
I meccanismi di rottura del LCP sono svariati e possono avvenire durante l’attività fisica, oppure in attività di tipo quotidiano. Si può assistere alla rottura del legamento crociato posteriore nelle seguenti situazioni:
• A causa di un colpo a livello prossimale della tibia che porta in traslazione posteriore la tibia.
• A causa di una caduta a ginocchio flesso con il piede in flessione plantare, posizione che scarica la forza lesiva sulla tuberosità tibiale portandola in posteriorità.
• A causa di una iperflessione del ginocchio.
• A causa di una iperestensione del ginocchio.
• A causa di un incidente stradale nel quale il ginocchio del guidatore, urtando con forza contro il cruscotto, crea una traslazione della tibia in posteriorità.
In seguito ad un trauma il LCP si rompe totalmente, anche se qualche studio parla di distacchi delle inserzioni tibiali o femorali del legamento. La lesione del LCP può interessare il solo legamento oppure può interessare altre strutture legamentose.

Cosa fa l’ortopedico?
I test maggiormente usati a livello ortopedico per valutare l’eventuale lesione del legamento crociato posteriore sono:
• test del cassetto posteriore: paziente supino, con l’anca flessa a 45° e il ginocchio flesso a 90°, il medico si siede sul piede del paziente, afferra la tibia prossimale con entrambe le mani e spinge la tibia verso il paziente. Lo spostamento posteriore abnorme della tibia prossimale sul femore distale, rispetto al ginocchio sano, è indicativo di lesione del legamento crociato posteriore. In base a questo test si può parlare di:
– 1° grado: traslazione posteriore da 0 a 5 mm. Piatto tibiale anteriore rispetto al condilo femorale tibiale;
– 2° grado: traslazione posteriore da 5 a10 mm. Piatto tibiale sullo stesso piano del condilo femorale tibiale;
– 3° grado: traslazione maggiore a 10 mm. Piatto tibiale posteriore al condilo femorale tibiale;
• test del cedimento posteriore: paziente con ginocchio flesso a 90 gradi e piede appoggiato sul lettino. Se il LCP è lesionato, si vede un profilo anomalo o un avvallamento, centrato a livello della porzione prossimale anteriore della tibia;
• test attivo del quadricipite: il medico stabilizza il piede del paziente e gli chiede di farlo scivolare lungo il lettino. Durante la contrazione del quadricipite, in caso di legamento leso, si osserva la riduzione della tibia, sublussata posteriormente;
• test di deviazione dinamica posteriore: paziente con anca flessa a 90 gradi e ginocchio flesso. Il medico estende lentamente il ginocchio del paziente finché la tibia, sublussata posteriormente, non si riduce di colpo con un rumore sordo quando il ginocchio raggiunge l’estensione completa.
Gli esami strumentali di solito eseguiti su soggetti che sembrano presentare un trauma al LCP sono: RX (radiografia) in varie proiezioni per valutare se vi sono fratture da avulsione delle inserzioni del legamento. La RM (risonanza magnetica) per stabilire se c’è effettivamente una lesione, di che entità è, dov’è localizzata e se vi sono altre strutture interessate.
La rieducazione funzionale
 Una volta eseguito l’intervento chirurgico diventa fondamentale la parte rieducativa. Si sottolinea la fondamentale importanza della iniziale fase fisioterapica, decisa dal chirurgo ortopedico ed eseguita da un fisioterapista. Una volta eseguita la fisioterapia si può iniziare un protocollo di lavoro in sala pesi. Una legge valida in ogni rieducazione è che non esistono protocolli da seguire alla lettera, perché ogni trauma ha una storia a sé e perché ogni soggetto si presenta in condizioni psico-fisiche pre e post trauma diverse da altri soggetti che hanno subito lo stesso trauma.
Una volta eseguito l’intervento chirurgico diventa fondamentale la parte rieducativa. Si sottolinea la fondamentale importanza della iniziale fase fisioterapica, decisa dal chirurgo ortopedico ed eseguita da un fisioterapista. Una volta eseguita la fisioterapia si può iniziare un protocollo di lavoro in sala pesi. Una legge valida in ogni rieducazione è che non esistono protocolli da seguire alla lettera, perché ogni trauma ha una storia a sé e perché ogni soggetto si presenta in condizioni psico-fisiche pre e post trauma diverse da altri soggetti che hanno subito lo stesso trauma.
Fase 1: settimane 0-4
– Flesso estensioni passive in posizione prona.
– Rinforzo del quadricipite (a corpo libero o con l’uso di cavigliere o elastici).
– Abduzioni e adduzioni dell’anca (a corpo libero o con l’uso di cavigliere o elastici).
– Mobilizzazioni della tibiotarsica.
– Stretching degli ischiocrurali e del tricipite della sura.
– Esercizi per il tricipite della sura con l’elastico.
– Estensione dell’anca in posizione eretta.
Fase 2: settimane 4-12
– Mini-squat (0-45°).
– Leg press (0-60°).
– Esercizi dell’anca su quattro piani: flessione, abduzione, adduzione, estensione partendo dalla posizione anatomica con il ginocchio completamente esteso (a corpo libero o con l’uso di cavigliere o elastici).
– Bike (con il piede appoggiato sul pedale senza essere bloccato per ridurre al minimo l’attività degli ischio crurali e il sellino un po’ più alto rispetto alla norma).
– Step.
– Esercizi di equilibrio e di propriocezione.
– Leg press (0-90°).
Fase 3: 3-6 mesi
– Continuare con la progressione degli esercizi in catena cinetica chiusa intensificando il carico.
– Treadmill.
Fase 4: 6 mesi – attività completa
– Continuare con la progressione degli esercizi in catena cinetica chiusa.
– Esercizi sport specifici.
– Tavoletta propriocettiva.
– Progressione nella corsa.
– Traiettorie a otto, skip, corsa calciata, corsa all’indietro.
– Pliometria
I criteri per il ritorno all’attività sportiva sono: ROM completo e indolore; Esame clinico soddisfacente; Forza del quadricipite all’85% del ginocchio controlaterale; Test funzionale all’85% del ginocchio controlaterale; Nessuna modificazione della lassità.
La rieducazione propriocettiva
Particolare importanza sarà da attribuire alla rieducazione della propriocettività dell’articolazione interessata dal trauma. Le linee guida per una corretta rieducazione propriocettiva sono:
1 – Il soggetto deve essere collaborativo.
2 – Bisogna eseguire 2 sedute al giorno da 20 minuti ciascuna.
3 – Bisogna aver raggiunto un buon tono muscolare.
4 – Bisogna aver recuperato la mobilità articolare.
5 – Deve essere fatta per almeno 3 settimane dopo la guarigione del trauma.
6 – Bisogna poi effettuare delle sedute di mantenimento della durata di 30 minuti, 2 volte alla settimana.
La durata abbastanza lunga e la ripetitività giornaliera dell’allenamento sono date dal fatto che si sta lavorando sul sistema nervoso, che ha bisogno di ritrovare una logica perduta nel trauma.
1 – Piede perpendicolare all’asse frontale
2 – Dita in presa “grippante”
3 – Tibiali in tensione per stabilizzare la struttura
4 – Ginocchio flesso a 30/60° extraruotato di 15°
Di fondamentale importanza sarà la posizione del busto che può essere a:
SEMIPASSO ANTERIORE: tronco inclinato in avanti in linea con la gamba posteriore;
SEMIPASSO POSTERIORE: tronco perpendicolare al piede d’appoggio che corrisponderà al ginocchio da rieducare.
Luca Franzon
Fonte www.lapalestra.it




Lascia un commento e partecipa alla discussione